Mascherine, tubicini, batterie: quattro miodistrofici raccontano la loro esperienza con la ventilazione assistita
Una delle conseguenze delle patologie neuromuscolari può essere quella inerente alle problematiche respiratorie. Col tempo può venir meno la capacità ventilatoria e questo può richiedere il ricorso ad una ventilazione meccanica che può essere non invasiva (tramite mascherina nasale) oppure invasiva (tracheotomia).
Abbiamo chiesto ad alcuni soci UILDM di raccontarci la loro esperienza con la ventilazione meccanica domiciliare. Quale è stato l'approccio alla ventilazione, la gestione e problemi d'affrontare.
Maria Angela Caroppo
Di solito si comincia ad usare il ventilatore quando si hanno apnee notturne. Io, invece, non ne registravo; avvertivo, però, la mancanza di fiato nell'eloquio: non riuscivo a terminare una frase lunga. È una brutta sensazione sentire che la voce non riesce a star dietro al pensiero, tanto più è veloce quest'ultimo, tanto più lenta è la prima. Inoltre i valori alle prove respiratorie risultavano sempre più bassi per cui si ritenne utile l'utilizzo del ventilatore (ventilazione non invasiva notturna con maschera nasale).
Mi sono abituata velocemente, non ho avuto alcun problema, mi addormentavo immediatamente; a volte avrei voluto seguire una trasmissione televisiva o guardare un bel film, ma niente, le palpebre si chiudevano inesorabilmente sia la sera che il pomeriggio.
La mattina, invece, al risveglio, non appena mi staccavo, mi mancava il respiro e dovevo ricorrere al Pegaso (macchina della tosse) che utilizzavo già da tempo come allenamento, come fisioterapia della gabbia toracica e come aiuto per espellere eventuali secrezioni che una tosse poco efficace non sarebbe stata in grado di fare.
Poi è arrivato il momento della tracheostomia. Ora il ventilatore mi accompagna sempre, in tutte le ore del giorno e della notte. Non credevo, ma per un verso è meno fastidioso della maschera: non si rischiano piaghe da decubito. Purtroppo, nel mio caso, lo stoma è più largo della cannula e fuoriesce saliva e questo mi limita moltissimo nelle uscite: non mi allontano spesso da casa e quando capita devo portare ambu e aspiratore. In realtà potrei fare la consulente dell’ARPA perché la saliva aumenta all’aumentare dell’umidità e scompare con un clima asciutto.
La gestione non è complicata. Avendo due ventilatori mi sono organizzata tenendone uno fisso vicino al letto, l'altro, dietro alla carrozzina, viene spostato la mattina in bagno. Nello spostamento spesso si stacca il tubicino piccolo, per fortuna io me ne accorgo immediatamente e lo faccio mettere al suo posto. Mi è anche capitato che la mia assistente dimenticasse di accenderlo e io continuavo a desaturare senza capire perché, facevo l'ambu, mi riprendevo, poi di nuovo stavo male. Per fortuna c’era il medico (ho la fortuna di avere un medico che almeno una volta al mese passa a trovarmi) che ha chiesto: “Ma il ventilatore funziona?”. Così ci siamo accorti che era spento.
Un altro aspetto di cui abbiamo dovuto prendere le misure ha riguardato la cuffia e i parametri del ventilatore. Ora ho trovato i parametri che vanno bene a me e dal dicembre 2015 non ho più avuto episodi di desaturazione.
Quello che però voglio sottolineare è l’importanza della macchina della tosse senza la quale anche il ventilatore sarebbe poco efficace: il suo uso frequente aiuta moltissimo. Da quando la utilizzo sei volte al giorno non ho più avuto un raffreddore.
Luca Rigonat
Ho iniziato a usare il ventilatore intorno all’età di 11 anni circa, solo di notte per poi utilizzarlo tutto il giorno dai 18 anni. Inizialmente il mio rapporto con il ventilatore era di odio perché non riuscivo ad abituarmi, con il tempo è diventato come portare un paio di occhiali.

Adesso con il ventilatore riesco anche ad uscire perché e dotato di una batteria con un autonomia di circa 6 ore. Rimane solo un problema quando finalmente mi riesco ad abituare a qualcosa faccio fatica a cambiarla. Purtroppo il modello di mascherina che utilizzo io non si trova più in produzione ed io do di matto.
Herrman Fanin
Nel 2009 ho iniziato ad avere più spesso delle bronchiti, nonostante facessi la vaccinazione antinfluenzale. La cosa iniziò a preoccuparmi e dopo una serie di esami, la mia fisioterapista di riferimento Marta mi consigliò di rivolgermi al reparto di pneumologia riabilitativa dell'ospedale Gervasutta di Udine. Li iniziai ad andare nel 2011 per fare gli esami spirometrici per vedere le mie facoltà respiratorie che con il passare del tempo sono diminuite, complice un peggioramento della mia malattia e un calo di peso.
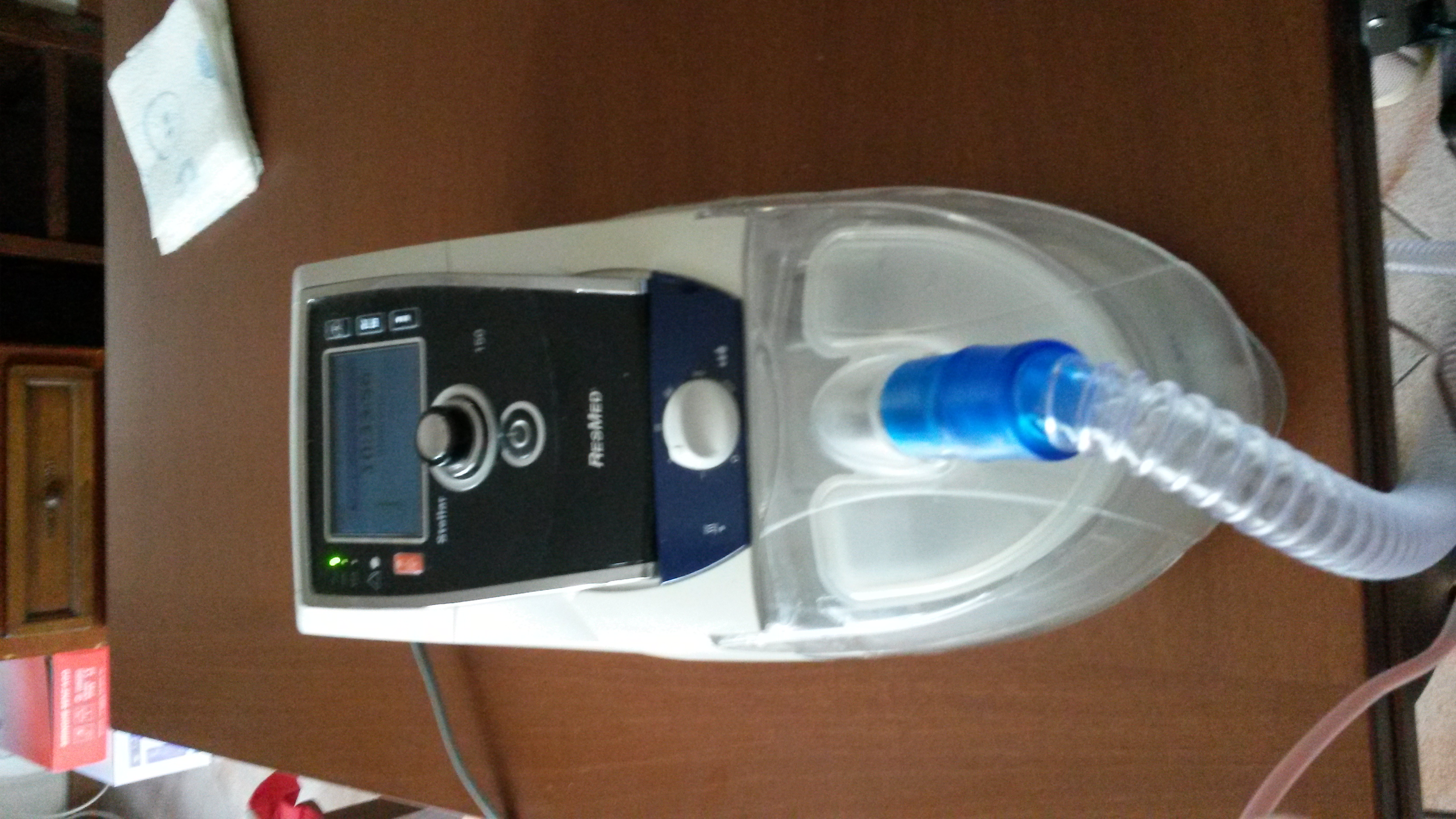
Successivamente nel 2014 ho iniziato ad usare la notte il respiratore meccanico non invasivo con mascherina nasale fornito dalla ditta Vivisol che viene a domicilio per i controlli periodici. La marca del respiratore è la Resmed, il modello è lo Stellar 150 di produzione australiana.
Nel 2015 durante l'ultima visita di controllo all'ospedale di Udine, vista la mia debolezza mi hanno consigliato di andare all'ospedale di Gorizia che è più vicino alla mia abitazione a Ronchi dei Legionari.
Da quel giorno sono seguito da Gorizia, ma a Udine posso ritornare a fare i controlli quando voglio.
Nel 2016 dopo l'intervento di applicazione della peg, uso il ventilatore giorno e notte.
Concludendo posso dire di essermi abituato perfettamente all'uso del ventilatore, anche se ogni tanto mi viene un po' di ansia causata dalla mia paura che l'apparecchio non funzioni e che io non riesca a respirare bene.
Diego Badolo
Dal gennaio 2010 a seguito di una polmonite bilaterale, mi è stata applicata la tracheostomia. Da allora la ventilazione è 24h su 24h. All’inizio temevo mi avrebbe pesantemente condizionato la vita, si è poi rivelata la “mia salvezza”. Grazie ad essa, infatti, posso dire di essere letteralmente rinato e anche la gestione, alla prova dei fatti, si è rivelata più semplice di quel che pensavo. Mi permette un' ottima ventilazione, sto bene, e con i dovuti accorgimenti le uscite sono ora semplificate. La medicazione viene fatta a giorni alterni. Come ventilatore utilizzo un Ultra Idea. Tutto il materiale (ventilatore, circuiti, mount, cannule e controcannule, mentaline, filtri, sondini, batterie esterne, caricabatterie, aspiratori, pallone ambu) mi viene fornito dall'Azienda Sanitaria e periodicamente un tecnico (ogni tre mesi) della ditta fornitrice, nel mio caso la VitalAire di Remanzacco, viene a domicilio per un controllo sulle funzionalità dei macchinari. Ogni 4-5 mesi faccio una lista del materiale di cui ho bisogno, lo giro al servizio infermieristico che a sua volta fa poi l'ordine.
Usufruisco del servizio infermieristico una volta alla settimana e oltre a visitarmi mi forniscono, se ne ho bisogno, di garze, sacche (ho anche la peg) o pomate.
All'occorrenza se chiamato il tecnico del ventilatore passa a sostituire presidi rotti o che non funzionano a dovere o che dopo tot tempo va comunque cambiato.
La ventilazione meccanica è quindi vista spesso e, comprensibilmente, come un evento traumatico che, però, se affrontato con la giusta e precisa informazione dei dottori, dopo una iniziale e comprensibile paura, migliora notevolmente la qualità di vita e salute del malato neuromuscolare.
Come dimostrano Maria Angela, Luca, Herrman e Diego non deve spaventare ma, anzi, va colta come occasione per star meglio. Comune denominatore delle esperienze ascoltate è che con la ventilazione assistita (grazie a presidi sempre più compatti e muniti di batterie che garantiscono una più che discreta autonomia) è ripresa anche una vita sociale altrimenti compromessa.
Un aspetto pari importante a quello della salute che grazie ad un'ottimale ventilazione e ossigenazione porta notevoli vantaggi.
SCHEDA TECNICA
Cos'è un ventilatore. E' un apparecchio meccanico che ha la funzione di erogare aria nell’apparato respiratorio del paziente. Sostituisce meccanicamente la mancata o limitata forza muscolare del paziente.
I flussi o i volumi, la pressione e la frequenza (parametri) sono stabiliti dallo staff medico in base agli esami effettuati. Sono oramai di piccole dimensioni e dotati di batteria per facilitare gli spostamenti. Sono forniti di sensibili allarmi sonori che avvisano di qualsiasi alterazione nel funzionamento. Hanno tutti un sistema di protezione per evitare accidentali modifiche dei parametri. Hanno anche batterie esterne per una più lunga autonomia per le uscite.
Ventilazione non invasiva è quando il collegamento al ventilatore e paziente avviene tramite un circuito (tubo di plastica flessibile) e una mascherina nasale, oronasale, boccaglio o facciale. In questo caso è importante evitare decubiti al naso. Un problema abbastanza comune è quello della reperibilità dei materiali ai quali uno si abitua. Questi, infatti, sono in continua evoluzione e quelli vecchi escono di produzione creando problemi e ansie. Non sempre "nuovo" equivale a "meglio". E' tutto molto soggettivo.
Ventilazione invasiva è quando il collegamento al ventilatore e paziente avviene tramite una cannula tracheale. La tracheostomia è un intervento chirurgico che va a creare un foro nel collo e introduce nella trachea un tubicino (cannula). In questo caso è importante l'addestramento dei familiari, caregiver e assistenti all'aspirazione delle secrezioni. La cannula, poi, va cambiata ogni mese. L'operazione è indolore e dura pochissimi secondi. La effettua l'otorino ed alcune Aziende Sanitarie lo fanno a domicilio.
Estremamente importante è l'applicazione tra paziente e macchina di un filtro antibatterico umidificante.
E' bene munirsi (di solito fornito in prestito dall'Az. Sanitaria ) di un pulsossimetro o saturimetro che è un'apparecchiatura medica che si usa per controllare in modo continuo lo stato di ossigenazione del sangue.
Potrebbe essere utile anche una mentoniera per chi ha la tendenza a dormire con la bocca aperta e conseguente perdita d'aria e di un umidificatore che ha la doppia funzione di umidificare l'aria inspirata e di riscaldarla soprattutto durante il periodo invernale.
A tutto questo è associato l'in-exsufflator (macchina della tosse) che simula in due fasi, una inspiratoria ed una espiratoria, la tosse, un meccanismo che in molti pazienti neuromuscolari è compromesso per la ridotta forza dei muscoli respiratori. Favorisce l’espulsione delle secrezioni.


